基础研究与临床医学紧密合作会结出怎样的硕果?多组学+多学科创新融合会带来怎样的优势?跨科室合作和精细化分工会激发出怎样的协同效应?对这些问题的探索,令整合诊断应运而生,也使精准医学加速落地。
医疗行业的面貌正在被整合诊断的理念与实践不断重塑。在药明奥测和 Mayo Clinic Laboratories 共同举办的「2019 新诊断国际高峰论坛」的学术分论坛上,中国顶尖医学专家与来自全美最佳医院排名第一的 Mayo Clinic 专家团汇聚一堂,为与会嘉宾带来了一场刷新观念与认知的学术分享。
药明奥测医学事务部高级主任郑一诫博士主持了本次学术论坛。讲者和嘉宾围绕「运用整合诊断,提升患者临床获益」这个主题,从学科广度、理念高度、前沿深度三个不同层次,从精神、消化、心血管三个重要疾病领域,展开了卓有成效的跨学科对话和精彩激烈的思想碰撞。
大咖洞见——贯穿宏观与微观,连通学科和疾病
本次大会有幸邀请到中华医学会检验医学分会副主委府伟灵教授和潘世扬教授以及 Mayo Clinic 临床质谱实验室主任 Stefan K. Grebe 教授三位重磅嘉宾全程参与,并对会议主题演讲进行了总结和指导。此外,三位专家还从整合诊断的宏观发展与微观实践等层面,为大家带来了干货满满的主旨演讲。
府伟灵教授在题为「检验医学在医疗决策中的作用——精准诊断才能精准治疗」的演讲中,为大家回顾了检验医学的发展历程。
府伟灵教授认为:「检验医学是推动医疗进入精准和智慧化发展阶段的重要动力。」
Mayo Clinic 检验和病理部临床质谱实验室主任 Stefan K. Grebe 教授将演讲的主题放在了「整合诊断在临床实践中的价值」这一议题。
Stefan K. Grebe 教授通过具体案例向与会者指出,「传统诊断方法在临床数据采集、实验室检查和影像学检查、结果解释和整合等方面均存在不同程度的不足,虽然临床指南可以改善诊断流程,但传统诊断的准确性依然难如人意。而算法驱动的整合诊断方法显著优于传统方法,在挽救生命和节省成本方面展现出明显优势。」
第三场主旨演讲由潘世扬教授以及江苏省人民医院检验学部副主任徐建教授带来,分享的主题是:新肿瘤标志物 SP70 在肺癌中的基础与临床研究。
潘教授介绍说,「肺癌的诊疗面临着巨大的未满足的医疗需求,突出表现为亟需新的检测指标和技术。课题组致力于非小细胞肺癌特异性生物标志物 SP70 的机制研究和检测方法学建立,目前已经逐渐成熟。」
在 SP70 临床验证中获得充足证据后,徐建教授期待能够借助整合诊断的理念,与其他肿瘤标志物联合检测以起到互补作用,进一步提高肺癌的阳性检出率。


精神疾病——整合诊断带给患者重大获益
易发生药物间相互作用、药物暴露受多种因素影响、药物治疗窗窄导致药物浓度个体差异大、药物毒性难以判断,临床用药的众多挑战在精神疾病领域尤其突出。
中国药师协会治疗药物监测药师分会主任委员张相林教授在其演讲中对中国《治疗药物检测工作规范专家共识(2019 版)》的精要进行了解读,并着重指出治疗药物监测(TDM)是优化精神疾病治疗的关键。
他提到,由于精神病药物存在较大的个体差异,体内稳态药物浓度在不同的患者之间甚至可以相差 20 倍以上,故而非常容易发生蓄积毒性,并严重影响患者依从性。近年来,国内外许多临床研究表明,TDM 可以为医生提供诊疗决策的依据,帮助患者实现全病程个性化精准诊疗。
在诸多精神疾病中,抑郁症受到越来越多的关注,仅在中国,就有大约 4700 万名抑郁症患者,治疗状况并不理想,每年造成的直接经济损失达 500 亿元以上。
上海市精神卫生中心检验科主任林萍教授同与会者分享了利用药物基因组学(PGx)和 TDM 等工具进行中国抑郁症个体化用药模式的探索。林萍教授指出「我们做 TDM 以及 PGx,最重要的是让患者减少痛苦,使得临床效果更好。」
她特别提到,2019 年上海市精神卫生中心检验科启动了与药明奥测的合作,希望能在药明奥测的创新型诊断赋能平台上,与全国其他精神卫生中心一起携手,就个体化用药模式开展创新探索和本地化实践,建立适用于中国人的抑郁症药物的浓度区间,从而更好地造福患者。
他山之石可以攻玉,Mayo Clinic 临床质谱、毒理及金属实验室主任 Paul J. Jannetto 教授依据 Mayo 经验,介绍了 PGx 和 TDM 在抑郁症诊疗过程中的优势和局限。
他表示,这两项技术有助于最大限度地提高疗效,同时最大限度地降低抗抑郁治疗的毒性。对于 PGx 而言,可以依据 FDA 药物标签、实践指南以及药物基因组学知识库(PharmGKB)等作为应用指导。而在应用 TDM 时,需要选择合适的场景,TDM 并不是万能的。
Jannetto 教授最后重点强调,PGx 和 TDM 临床解读应考虑人群特征和临床症状:「我们治的不是数字,我们治的是患者。」

消化系统疾病——以整合诊断应对未满足医疗需求
对疾病发病机制及诊治方法的探索深入到分子和基因水平,是新世纪以来消化系统疾病研究的主要进展。当下在这一领域,除了良恶性肝脏疾病等仍然严重威胁人类健康的疾病外,炎症性肠病的发病率也逐渐升高,是消化系统疾病亟需攻克的新目标。
针对这一主题,Mayo Clinic 个体化基因组学实验室主任 Ann M. Moyer 教授从一例克罗恩病病例着手,介绍了如何应用 PGx 技术调整硫唑嘌呤的剂量,提高治疗效果以及如何更准确地发现药物毒性风险高及对药物治疗反应差的患者。
Moyer 教授认为,目前的实践表明,PGx 已经可以作为常规诊疗手段,并结合临床表现综合判断药物剂量。
吉林大学第一医院转化医学研究院副院长牛俊奇教授演讲的重点聚焦于「肝脏疾病的临床检测痛点及新型诊断模型」。他提出无论是脂肪肝、乙肝还是肝癌,现有的诊断及监测病情变化的标志物均难以满足临床需求。
由于新型标志物尚不成熟且检测成本昂贵,牛教授认为,应用整合诊断的思路,通过联合检测多个指标并应用先进算法模型,可大大提高其临床价值,譬如整合性别,年龄和 3 个诊断常用的血清标志物构建的 GALAD 模型便在中国肝癌患者中表现出了优异的诊断效能。

心血管疾病——借力整合诊断探索疾病管理新方向
自上世纪末以来,心血管病一直是我国居民的首要死因,《中国心血管病报告 2018》的数据显示,我国心血管病患病人数高达 2.9 亿,患病率持续上升,造成了严重的疾病负担。在此次学术分论坛上,关于心血管疾病的探讨压轴登场。
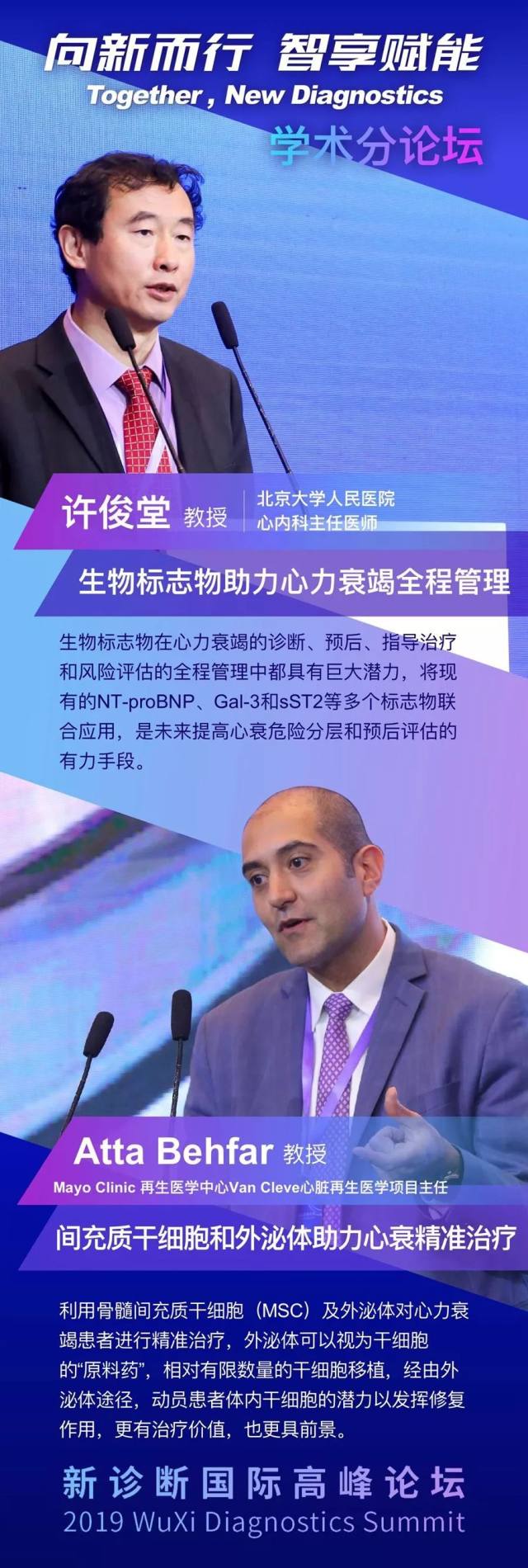
Mayo Clinic 再生医学中心 Van Cleve 心脏再生医学项目主任 Atta Behfar 教授分享了利用骨髓间充质干细胞(MSC)及外泌体对心力衰竭患者进行精准治疗的最新进展。
在演讲中,Behfar 教授提出,外泌体实际上可以视为干细胞的「原料药」,这一观点与干细胞移植到缺血组织后,更多是通过分泌抗凋亡、促存活和抗炎因子发挥治疗作用的发现不谋而合。
Behfar 教授认为,相对有限数量的干细胞移植,经由外泌体途径,动员患者体内干细胞的潜力以发挥修复作用或许更有治疗价值,也更具前景。
北京大学人民医院心内科主任许俊堂教授长期致力于心血管疾病生物标志物的研究。他在演讲中介绍说,生物标志物在心力衰竭的诊断、预后、指导治疗和风险评估等疾病管理的各阶段都具有巨大潜力,但医学界一直苦于没有找到像肌钙蛋白判断心肌损伤那样性能优越的标志物。
面对这一挑战,他认为,有必要将现有的 NT-proBNP、Gal-3 和 sST2 等多个标志物联合应用,来提高心衰的危险分层和预后评估,正如《中国心力衰竭诊断和治疗指南 2018》中对生物标志物的推荐「联合使用多项生物标志物可能是未来的发展方向」。
此外,许教授表示,对于心力衰竭管理的未来,在继续探索危险因素干预和生物标志物管理的基础上,借助多组学、大数据+AI 等整合诊断的理念和手段,进一步实现心力衰竭的精准诊断和精准治疗。
「运用整合诊断,提升患者临床获益」,这既是本次 2019 新诊断国际高峰论坛学术分论坛的主题,也是广大医生的共同愿望。正如主持人郑一诫博士所说,专家学者不断提出新理念,研发新技术,探索新模式,开展新合作,就是为了在诊断和治疗的路上不断探索,造福患者。「向新而行,智享赋能」,诊断的未来,医疗的未来,一定会更加美好。

