重症急性胰腺炎(SAP)是急诊科,消化内科和腹部外科都有可能会碰到的最为复杂难题之一。从诊断分级的困难,到治疗决策的挑战,无一不让医生们伤脑筋。近几十年来,SAP 的治疗理念已经发生了显著的变化。从早年积极粗犷的外科开放手术到近来适时精妙的内镜或经皮介入技术,从盲目粗放的输液到精准监测下的量化复苏,从复杂细致却往往迟滞的评估到即时简便的量化工具。
SAP 治疗领域,一些陈旧的没有循证医学证据支持的治疗理念和方法正在被逐渐摒弃,取而代之的是许多原本被视为绝无可能的实践做法。正如苗毅教授在《中华消化外科杂志》撰文所指出的,SAP 的治疗已经从「探方考古」演变成了「掘洞盗墓」。
要做一个成功的「摸金校尉」不是件简单的事。首先得知道眼前的这个「宝藏」的主人身份地位(什么原因导致的,目前严重度分级如何),值不值得(有没有治疗价值)。
真要去盗时安不安全(患者情况是否稳定,风险评估是否在可控范围,能否耐受),洛阳铲朝哪儿铲(影像学定位),还需要什么装备(内镜,VARD),照明氧气怎么解决(药物,营养治疗),如果盗洞坍塌了怎么办(发生出血、瘘等)等信息。
与盗墓一样,SAP 的诊治不折不扣是个系统工程,牵一发而动全身。面对这样复杂难啃的骨头,年轻医生是不是很容易失去信心,就好比一个新手,看着眼前的王陵叹为观止,自忖无能力挑战,只能拍拍屁股走人?所谓,要想火车跑得快,还得机车头来带。这时候,需要盗墓界的老司机出马。世界急诊外科学会(World Society of Emergency Surgery)不单是个老司机,还给 SAP 小白们出了一份指南,指导你如何应对。暖场结束,下面进入正题。
诊断 SAP
1. 诊断 SAP 的标准是什么?如何分级?
2. 疑似 SAP 时,选择哪些影像学检查合理?3. 在诊断过程中应考虑哪些实验室指标?4. 不同的病因对诊断检查有何影响?5. 风险评估的评分是什么?6. 早期随访影像学检查的时机如何掌握?如何进行?
严重程度分级
指南内容
1. SAP 与持续性器官衰竭(循环,呼吸和/或肾脏)有关,且病死率高。改良版亚特兰大分型(Revised Atlanta Classification,RAC)与 AP 严重度要素分型(Determinant-Based Classification,DBC),这两种新的分类系统在 AP 诊断和严重度评估上效果类似(1C)。2. 持续器官衰竭伴感染性坏死的患者死亡风险最高(1C)。3. 应尽可能将器官衰竭患者收进重症监护病房治疗(1C)。
对于 SAP,鉴别出有发生并发症高风险的患者非常重要。器官衰竭是诊断 SAP 的核心。2012 年,两个新的 AP 分类系统几乎同时发布,分别是 DBC 和 RAC,两种系统具体分型如表格 2 所示。研究发现,在 ICU 治疗需求,经皮引流,需要手术,住院病死率等指标方面,RAC 和 DBC 分型相似。DBC 的危重型分类能够鉴别出最为严重的病例。RAC 和 DBC 严重程度分类法均准确反映了临床结局(病死率,ICU 入住率,ICU 住院时间)。
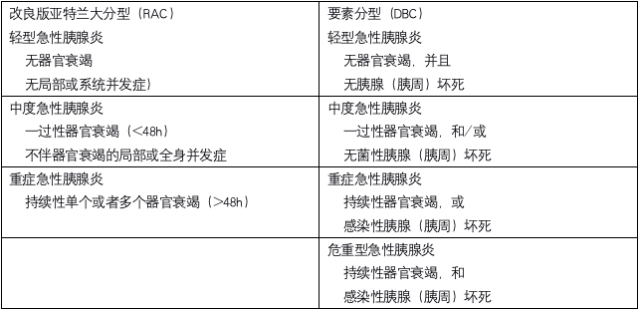
AP 严重程度的定义
影像学检查
指南内容
1. 入院时,应行 US 检查,以确定 AP 的病因(胆源性)(1C)。
2. 诊断存疑时,使用 CT 来确认有无胰腺炎的存在(1C)。
3. 所有 SAP 患者需 CECT 或 MRI 检查评估。CECT 评估的最佳时间是在症状发作后的 72-96 h(1C)。
4. 对病因不明的患者,应考虑 MRCP 或 EUS 检查排查有无隐匿性胆总管结石(1C)。
尽早明确病因有助于制定确定性治疗措施,避免复发。建议在入院时或入院 48 h 内完成经腹 US,以便适时给胆源性胰腺炎患者做胆囊切除术。大多数 AP 患者并不需要 CT 检查。AP 症状发作 72 h 后,CECT 可以明确胰腺及胰周坏死的程度。由于对急性肾损伤(AKI)的顾虑,造影剂使用仍需谨慎。另外,早期 CT 扫描无法显示坏死/缺血区域,无法指导疾病第一周的临床管理。诊断不明确时,也应考虑 CT 检查,特别是排除继发性穿孔性腹膜炎或肠系膜缺血。Balthazar 等根据炎症程度,积液的存在和坏死的程度建立了胰腺炎的 CT 严重度评分(如表格 3),评分越高,并发症率和病死率也越高。
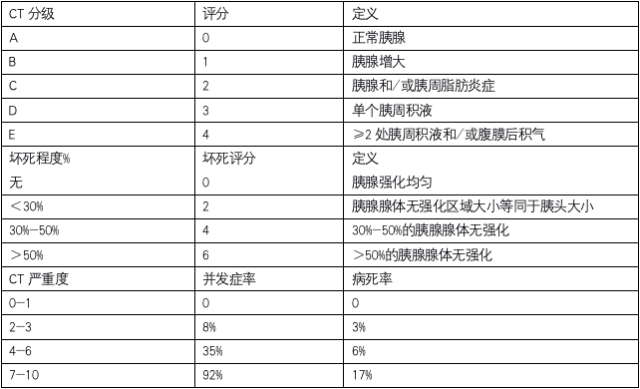
表格 3 CT 严重度评分
对造影剂过敏,有肾功能损害/不全,年轻或怀孕的患者为检测非液性坏死成分(如残渣或坏死组织)并尽量减少辐射暴露等情况下,MRI 优于 CECT,但 MRI 对积液中的气体成分敏感度较 CT 低。若超声未检出胆结石,胆泥或胆道梗阻,也无胆管炎和/或其他提示胆道梗阻的肝功能指标异常时,优先选择 MRCP 或 EUS 而不是诊断性 ERCP 来评估是否存在隐匿性胆总管结石。
诊断性实验室检查指标
指南内容
1. 血清淀粉酶和脂肪酶的截距值通常定义为其上限的三倍。
2. 第 3 天 C-反应蛋白 ≥ 150 mg/l 可作为 SAP 的预后指标(2A)。
3. 红细胞压积>44% 是胰腺坏死的独立危险因素(1B)。
4. 尿素>20 mg/dl 是一个独立的病死率预测指标(2B)。
5. 降钙素原是检测胰腺感染最敏感的实验室指标,低血清降钙素值是胰腺感染性坏死的强负性预测因素子(2A)。
6. 在没有胆结石或明确饮酒史的情况下,应测量血清甘油三酯和钙水平。血清甘油三酯水平超过 11.3 mmol/l(1000 mg/dl)时,可以被视为病因(2C)。
血清胰酶测定是诊断 AP 的「金标准」。
血清淀粉酶水平通常在 6-24 h 内升高,48 h 达到峰值,并在接下来的 3-7 天下降到正常或接近正常水平。血清脂肪酶升高持续时间比淀粉酶长,4~8 h 内上升,24 h 达到峰值,随后 8-14 天下降到正常或接近正常水平。胰蛋白酶原是胰蛋白酶的前体,在 AP 中,血清和尿胰蛋白酶原浓度通常在几小时内升高,3 天内下降。
总的来说,血清脂肪酶被认为是比血清淀粉酶更可靠的 AP 诊断指标,主要原因在于灵敏度更高和时间窗更长。胰蛋白酶原-2 试纸试验是一种快速无创的床边检测方法,对 AP 的敏感度为 82%,特异度为 94%。直到目前,还没有实际可用或持续精准的实验室检测能用来预测 AP 严重程度。在没有胆结石或明确饮酒史的情况下,应测量血清甘油三酯水平,如水平超过 11.3 mmol/l(1000 mg/dl)时,可以被视为病因。
抵抗素是一种新发现的肽激素,可引起肥胖和高甘油三酯血症,也是参与炎症反应,调节其它细胞因子的重要细胞因子。研究发现,在预测 POF 上,抵抗素与急性生理与慢性健康评估 II(APACHEⅡ)评分系统的准确性相似,而瘦素与 POF 的相关性较弱。用于预测 SAP 发病的其他实验室检测指标有:BUN,红细胞压积(HCT),乳酸脱氢酶(LDH),降钙素原,血清乳酸等。
特发性胰腺炎的诊断
指南内容
在特发性胰腺炎病例中,需要排除胆道病因,应完成两次超声检查,如果需要时,应行 MRCP 和/或 EUS 检查,以预防复发性胰腺炎(2B)。
特发性 AP 是在最初的实验室和影像学检查后没有确定病因的胰腺炎类型。对于特发性 AP 患者,至少应进行两次超声检查以排除胆道病因。急性期后,CECT 和 EUS 可用于下一步评估,确认有无微小结石,肿瘤或慢性胰腺炎。如果 EUS 为阴性,可行 MRI 检查评估形态学是否有异常。腹腔镜胆囊切除术似乎可以预防复发性特发性 AP,但目前尚未作为常规。
风险评分
指南内容
目前没有预测 SAP 的「金标准」预后评分。床边急性胰腺炎严重度评分(BISAP)由于其既简单,又能预测严重程度,死亡风险和器官衰竭,成为最精确且在日常临床实践中最实用的评分系统之一,APACHE-II(非常复杂)和其它风险评估系统也可以使用(1B)。
大多数 AP 领域的预测评分都把死亡作为一种结局指标。但在过去几十年来 AP 总体病死率下降,是否继续将死亡作为预测胰腺炎的主要结局指标值得权衡。多数评分都是根据患者在入院时或 48 h 内采集的患者基本情况,临床表现,实验室和影像学检查信息进行评估的,包括:
Ranson 评分(1974)
Glasgow-Imrie 评分(1978)
急性生理和慢性健康评估 II(APACHEII)
简化急性生理评分(SAPS II)(1984)
顺序器官衰竭评分(SOFA)
CT 严重度评分(CTSI)
床边急性胰腺炎严重度评分(BISAP)(2008)
日本严重度评分
BISAP 是一种更为简便地预测 SAP 的方法,评估死亡风险的准确性与 APACHEⅡ相似,且易于在早期使用。BISAP 评分 2 分是 SAP 诊断,器官衰竭和病死率的有统计学意义的截距值(表格 4)。BMI,肥胖和或超重是发生 SAP,局部并发症或死亡的独立危险因素。
| BISAP:符合以下每项标准评 1 分 |
| 血尿素氮> 8.9 mmol/L |
| 精神异常 |
| 存在全身炎症反应综合征 |
| 年龄>60 岁 |
| 影像检查显示胸腔积液 |
床边急性胰腺炎严重度评分(BISAP)
影像学检查随访指南内容 1. SAP 病例(CTSI ≥ 3),首次 CT 扫描后 7~10d 应做 CECT 检查随访(1C)。2. 临床状态恶化或未能持续改善,或考虑侵入性干预措施时,建议加做 CECT 扫描(1C)。
大多数 MAP 病例不需要做 CT 检查。只有在其临床情况变化或可能出现新的并发症时,才需要进一步的 CT 检查。虽然一些指南提倡常规 CT 检查随访(如每周,或每隔 10 天进行),但缺乏证据。AP/SAP 患者的绝大多数并发症可经临床或实验室评估诊断。因此,SAP 病人只有在临床状况恶化或不能持续好转时,才建议进行额外 CT 扫描。以上就是诊断相关的指南更新,欢迎小伙伴们留言讨论,后续我们会有治疗以及外科干预的指南更新内容推送给大家~
参考文献 1. 苗毅,等. 从「考古」到「盗墓」:重症急性胰腺炎外科治疗的历史启示与现实思考. 中华消化外科杂志,2018,17(1):9-13.
2.2019 WSES guidelines for the management of severe acute pancreatitis。
