双联抗血小板药物——阿司匹林联合血小板腺苷二磷酸(ADP)受体拮抗剂(如氯吡格雷)治疗已成为急性冠状动脉综合征(ACS)、药物洗脱支架(DES)置入术后治疗的基石。
然而双联抗血小板药物治疗消化道出血发生率显著高于单用 1 种抗血小板药物,风险增加 2 ~3 倍。急性心肌梗死与消化道出血均为内科危急重症,当二者同时出现,患者死亡率迅速升高。心梗患者出现消化道出血,该怎么用药?
今日问答:
心梗患者出现消化道出血时,能中断用药吗?
不能完全停用抗血小板药物时,应怎样用药?
改变阿司匹林的剂量与剂型能否降低出血的概率?
对胃肠道损伤高危人群,可否联合使用抑酸药物?
点击免费试看《值班必备:急性心肌梗死诊断及误区》
参考答案:
双联抗血小板药物——阿司匹林联合血小板腺苷二磷酸(ADP)受体拮抗剂(如氯吡格雷)治疗已成为急性冠状动脉综合征(ACS)、药物洗脱支架(DES)置入术后治疗的基石。
然而双联抗血小板药物治疗消化道出血发生率显著高于单用 1 种抗血小板药物,风险增加 2 ~3 倍。急性心肌梗死与消化道出血均为内科危急重症,当二者同时出现,患者死亡率迅速升高。心梗患者出现消化道出血,该怎么用药?
可否中断用药?
如果对于非 ACS 的患者发生活动性出血,则需要停用直至症状稳定。
但对于 ACS、裸金属支架置入 1 个月内、药物洗脱支架置入 6 个月内患者,因其血栓风险高,故应尽量避免完全停用抗血小板药物;
严重消化道出血威胁生命时,应在消化道出血停止后 1 到 2 天内恢复使用氯吡格雷,然后根据消化道损伤的程度在 1 至 2 周内恢复使用阿司匹林。
不能完全停用抗血小板药物时,应怎样用药?
此时应该将药物改为阿司匹林 +PPI 。
2014 年欧洲心脏病学会(ESC)指南推荐接受双联抗血小板治疗的冠心病患者发生出血不良反应时,先停用氯吡格雷,2012《抗血小板药物消化道损伤的预防和治疗中国专家共识(2012 更新版)》亦指出存在消化道溃疡复发风险患者,不推荐用氯吡格雷代替阿司匹林,最佳选择为阿司匹林与 PPI 联用。
改变阿司匹林的剂量与剂型能否降低出血的概率?
一般随着阿司匹林服药剂量的增加,其所致溃疡出血的风险也逐渐增加;
改变阿司匹林的剂型也不能减少胃肠道损伤的风险,研究显示,阿司匹林普通片、肠溶片、缓释片均可造成 GI 损伤,并无明显差别;
因此必须使用抗血小板药物的患者可以适当减少阿司匹林的用量;
对胃肠道损伤高危人群,可否联合使用抑酸药物?
专家建议指出.对于消化道出血危险因素较多的患者可预防性使用 PPI,但对于低危患者,不推荐常规使用 PPI 或 H2RA,目前,《抗血小板药物消化道损伤的预防和治疗中国专家共识(2012 更新版)》推荐治疗流程如下图所示:
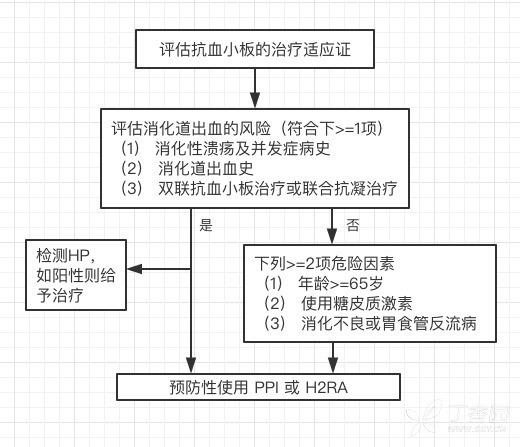
高危患者可在抗血小板药物治疗的前 6 个月联合使用 PPI,6 个月后改为 H2 受体抑制剂 (H2RA)或间断服用 PPI,而对于低危患者则不推荐预防性应用 PPI;
如何避免 PPI 与氯吡格雷的相互影响?
氯吡格雷及其活性代谢产物在血浆中的半衰期很短,在体内停留时间不超过 4~6 h,PPIs 在血浆中的半衰期也仅 0.5~2 h 服用两类药物时间间隔在 12~15 h,理论上可以避免两者问相互影响。临床治疗中可以错时间段给药,如早餐前服用 PPI,而将氯吡格雷安排在睡前服用,通过延长时间间隔,减少这两类药物间的相互作用。
另外对 PPI 制剂类型的选择也是需要关注的,目前常用的 PPI 制剂包括泮托拉唑、雷贝拉唑、奥美拉唑、兰索拉唑、埃索美拉唑和雷贝拉唑,其中雷贝拉唑主要的代谢途径是经非酶降解,对 CYP2C19 影响较小;虽然泮托拉唑的代谢主要依赖 CYP2C19 代谢,但是其与 CYP2C19 亲和力低且还可以经过 2 项代谢。因此,在抗血小板治疗中选择雷贝拉唑或泮托拉唑要优于其他 PPIs 制剂。
-----------------------------------------------------
答案查看方法:参与评论或收藏此文章,第二个工作日 16:30 可在「我的」-「我的消息」中查看更新的答案并接收到答案推送。
您的评论我们都已收到,为节省大家的时间,评论区仅展示精彩评论,可点赞表示支持哟~
上期最佳评论:张靖昆
点击阅读上期用药问答:四种常见的神经病理性疼痛,如何用药?及答案(如果无法跳转请下载用药助手 App 阅读更多精彩问答)。
