抗菌药物应用,有人说只需要医生与药师就够了.....
一患儿在儿科就诊,医嘱 0.9% 氯化钠 125 mL+头孢孟多酯 1.5 g、地塞米松 7.5 mg,5% 葡萄糖 100 mL+氨溴索 80 mg,在核对医嘱时发现氨溴索和地塞米松超过儿童使用剂量。
一患者上呼吸道感染,医生医嘱 0.9% 氯化钠 250 mL,青霉素 800 万+门冬氨酸钾镁。护士以前临床未见过如此应用,医生坚持无配伍禁忌。
护士在抗菌药物临床应用时,应该从哪些方面来尽到护士的职责?笔者通过查阅文献,询问相关专家,针对常用抗菌药物使用,在用药前,用药时,用药后,整理出若干条建议,分享给广大护理同仁。
用药前:熟悉药物分类、清楚注意事项
这里所说的常见抗菌药物使用,主要针对门诊输液室护士,包括青霉素类、头孢菌素类、β-内酰胺类/β-内酰胺酶抑制剂、大环内酯类、氨基糖甙类、喹诺酮类、硝基咪唑类。
1. 了解抗菌药物分类。
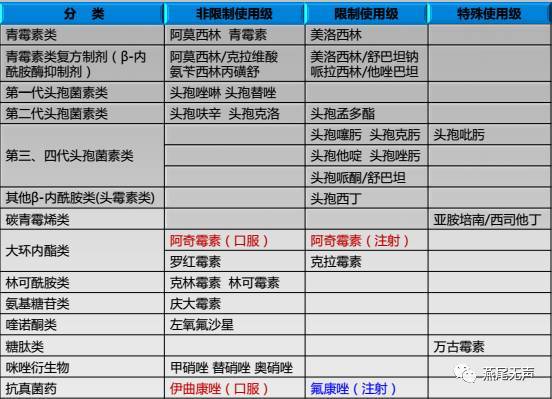
2. 熟悉抗菌药物注意事项。
PG 类 :青霉素 G、普鲁卡因青霉素、苄星青霉素、青霉素 V。苯唑西林、氯唑西林、氟氯西林等。氨苄西林、阿莫西林;哌拉西林、阿洛西林、美洛西林。
青霉素钾盐不可快速静脉注射、哺乳期妇女应用青霉素时应停止哺乳。老年患者感染时宜适当减量应用。
第一代头孢菌素常用的注射剂有头孢唑啉、头孢拉定等,口服制剂有头孢拉定、头孢氨苄和头孢羟氨苄等。第二代头孢菌素注射剂有头孢呋辛、头孢替安等,口服制剂有头孢克洛、头孢呋辛酯和头孢丙烯等。第三代头孢菌素注射品种有头孢噻肟、头孢曲松、头孢他啶、头孢哌酮等,口服品种有头孢克肟和头孢泊肟酯等。第四代头孢菌素常用者为头孢吡肟。
中度以上肾功能不全患者应根据肾功能适当调整剂量。中度以上肝功能减退时,头孢哌酮、头孢曲松可能需要调整剂量。
氨基糖苷类和第一代头孢菌素注射剂合用可能加重前者的肾毒性,应注意监测肾功能。
头孢哌酮可导致低凝血酶原血症或出血,合用维生素 K 可预防出血;本药亦可引起戒酒硫样反应,用药期间及治疗结束后 72 小时内应戒酒或避免摄入含酒精饮料。
β-内酰胺类/β-内酰胺酶抑制剂目前临床应用的主要品种有阿莫西林/克拉维酸、氨苄西林/舒巴坦、头孢哌酮/舒巴坦、替卡西林/克拉维酸和哌拉西林/他唑巴坦。
中度以上肾功能不全患者使用本类药物时应根据肾功能减退程度调整剂量。
喹诺酮类临床上常用者为氟喹诺酮类,有诺氟沙星、氧氟沙星、环丙沙星、左氧氟沙星、莫西沙星等。
18 岁以下未成年患者避免使用本类药物。
制酸剂和含钙、铝、镁等金属离子的药物可减少本类药物的吸收,应避免同用。
依诺沙星、培氟沙星等与咖啡因、丙磺舒、茶碱类、华法林和环孢素同用可减少后数种药物的清除,使其血药浓度升高。
妊娠期及哺乳期患者避免应用本类药物。
本类药物偶可引起抽搐、癫痫、意识改变、视力损害等严重中枢神经系统不良反应,在肾功能减退或有中枢神经系统基础疾病的患者中易发生,因此本类药物不宜用于有癫痫或其他中枢神经系统基础疾病的患者。肾功能减退患者应用本类药物时,需根据肾功能减退程度减量用药,以防发生由于药物在体内蓄积而引起的抽搐等中枢神经系统严重不良反应。
本类药物可能引起皮肤光敏反应、关节病变、肌腱炎、肌腱断裂(包括各种给药途径,有的病例可发生在停药后)等,并偶可引起心电图 QT 间期延长等,加替沙星可引起血糖波动,用药期间应注意密切观察。
应严格限制本类药物作为外科围手术期预防用药。
硝基咪唑类:硝基咪唑类有甲硝唑、替硝唑和奥硝唑等
本类药物可能引起粒细胞减少及周围神经炎等,神经系统基础疾患及血液病患者慎用。
用药期间禁止饮酒及含酒精饮料,以免产生戒酒硫样反应。
肝功能减退可使本类药物在肝脏代谢减慢而导致药物在体内蓄积,因此肝病患者应减量应用。
大环内酯类:红霉素、麦迪霉素、乙酰麦迪霉素、螺旋霉素、乙酰螺旋霉素、交沙霉素、柱晶白霉素等沿用大环内酯类和阿奇霉素、克拉霉素、罗红霉素等新大环内酯类。
肝功能损害患者如有指征应用时,需适当减量并定期复查肝功能。
肝病患者和妊娠期患者不宜应用红霉素酯化物。
妊娠期患者有明确指征用克拉霉素时,应充分权衡利弊,决定是否采用。哺乳期患者用药期间应暂停哺乳。
注射用乳糖酸红霉素使用时必须首先以注射用水完全溶解,加入生理盐水或 5% 葡萄糖溶液中,药物浓度不宜超过 0.1%~0.5%,缓慢静脉滴注。
氨基糖苷类:链霉素、卡那霉素、庆大霉素、妥布霉素、奈替米星、阿米卡星、异帕米星、小诺米星、依替米星。
氨基糖苷类的任何品种均具肾毒性、耳毒性(耳蜗、前庭)和神经肌肉阻滞作用,因此用药期间应监测肾功能(尿常规、血尿素氮、血肌酐),严密观察患者听力及前庭功能,注意观察神经肌肉阻滞症状。一旦出现上述不良反应先兆时,须及时停药。需注意局部用药时亦有可能发生上述不良反应。
氨基糖苷类抗菌药物对社区获得上、下呼吸道感染的主要病原菌肺炎链球菌、A 组溶血性链球菌抗菌作用差,又有明显的耳、肾毒性,因此对门急诊中常见的上、下呼吸道细菌性感染不宜选用本类药物治疗。由于其耳、肾毒性反应,本类药物也不宜用于单纯性上、下尿路感染初发病例的治疗。
肾功能减退患者应用本类药物时,需根据其肾功能减退程度减量给药,并应进行血药浓度监测,调整给药方案,实现个体化给药。
新生儿应尽量避免使用本类药物。确有应用指征时,应进行血药浓度监测,根据监测结果调整给药方案。婴幼儿、老年患者应慎用该类药物,如确有应用指征,有条件亦应进行血药浓度监测。
妊娠期患者应避免使用。哺乳期患者应避免使用或用药期间停止哺乳。
本类药物不宜与其他肾毒性药物、耳毒性药物、神经肌肉阻滞剂或强利尿剂同用。与注射用第一代头孢菌素类合用时可能增加肾毒性。
本类药物不可用于眼内或结膜下给药,因可能引起黄斑坏死。
3. 判定皮试药是否符合要求,比如头孢哌酮舒巴坦要么做青霉素和先锋 5 号两种皮试,要么做头孢哌酮舒巴坦皮试。询问病人是否有过敏史或饮酒史,有过敏史者需换用其他药物,有三日内饮酒史者不得使用头孢菌素类、硝基咪唑类。
4. 注意有无配伍禁忌。
5. 判定是否存在明显的超量使用。
6. 了解联合用药是否符合要求。
给药时:药物不良反应心中有数,给药次数有的放矢
1. 用药时,护士对常见抗生素的不良反应做到心中有数。并及时向医生反馈治疗效果。
青霉素类抗菌药物的不良反应:过敏反应、中枢神经系统反应如抽搐、痉挛、神志不清、头痛等、警惕超剂量使用注射用阿莫西林钠可能增加肾损害发生风险。
头孢类类抗菌药物的不良反应:过敏反应、胃肠道反应和菌群失调、肝毒性、造血系统毒性、肾损害、凝血功能障碍、与乙醇联合应有产生「双硫仑」反应。头孢曲构钠制剂与含钙剂或含钙产品合并用药有可能导致致死性结局的不良事件。
喹诺酮类抗菌药物的不良反应:胃肠道反应、中枢反应、光敏反应、关节损害与跟腱炎、可产生结晶尿,尤其在碱性尿中更易发生、大剂量或长期应用易致肝损害、心脏毒性。
大环内酯类抗菌药物的不良反应:胃肠道反应如腹痛、腹胀、恶心、呕吐、肝损害,亦可发生肝实质损害、耳毒性、局部刺激如静脉给药可见血栓性静脉炎、心脏毒性、QT 间期延长、心律失常、尖端扭转型室性心动过速、溶血性贫血、间质性肾炎、肾功能衰竭等罕见。
氨基苷类抗菌药物的不良反应:过敏反应、第八对脑神经损害、前庭功能损害、耳蜗神经损害、肾毒性、神经肌肉阻断作用。
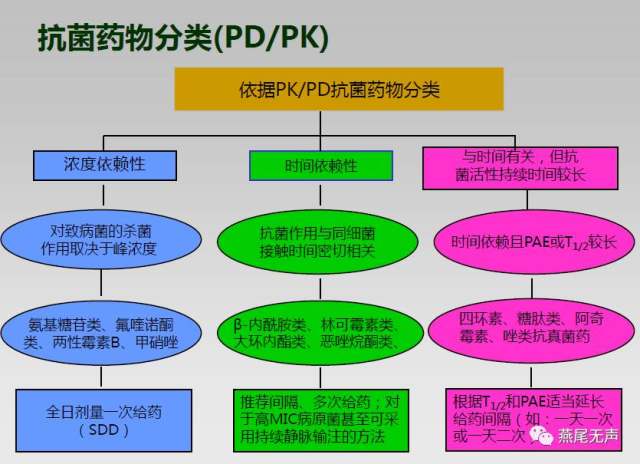
2. 了解给药次数:为保证药物在体内能发挥最大药效,杀灭感染灶病原菌,应根据药动学和药效学相结合的原则给药。青霉素类、头孢菌素类和其他β-内酰胺类、红霉素、克林霉素等时间依赖性抗菌药,应一日多次给药。氟喹诺酮类和氨基糖苷类等浓度依赖性抗菌药可一日给药一次。
给药后:了解疗程,必要干预
1. 了解疗程。
抗菌药物疗程因感染不同而异,一般宜用至体温正常、症状消退后 72~96 小时,有局部病灶者需用药至感染灶控制或完全消散。但血流感染、感染性心内膜炎、化脓性脑膜炎、伤寒、布鲁菌病、骨髓炎、B 组链球菌咽炎和扁桃体炎、侵袭性真菌病、结核病等需较长的疗程方能彻底治愈,并减少或防止复发。
2. 反馈与干预。
知晓全院范围内进行不合理使用抗菌药物的突出问题通报,对存在问题的相关科室、个人进行重点监测以跟踪其改进情况,通过监测-反馈-干预-追踪模式,促进抗菌药物临床应用的持续改进。
参考资料
1. 钟南山.抗菌药物临床应用指导原则(2015 年版).
2. 彭官良. 抗菌药物的管理和临床使用.
